Primavera arrivata… ma l’energia fatica a seguirla? Il cambio di stagione può mettere alla prova le difese immunitarie. Alimentazione equilibrata, vitamine e una corretta idratazione possono fare la differenza.
Continue reading4 falsi miti sul metabolismo lento
Il metabolismo non è un destino, ma il risultato delle nostre abitudini quotidiane. Movimento, alimentazione, sonno e idratazione fanno davvero la differenza.
Piccoli gesti, ogni giorno, per un organismo più efficiente.
Microbiota intestinale: cosa lo aiuta davvero
Lo sapevi che il benessere del tuo intestino non dipende solo da ciò che mangi, ma anche da come vivi le tue giornate?
Scopri come prenderti cura della salute del tuo microbiota intestinale.
Digestione lenta: quando è un segnale e non solo un fastidio
Stress, cattive abitudini e poca idratazione possono rallentare la digestione, causando gonfiore e pesantezza dopo i pasti.
Scopri cause, segnali e abitudini utili per ritrovare leggerezza ogni giorno.
Rimedi e terapie naturali per la menopausa
Menopausa: quali sono le terapie naturali più efficaci?
Scopri nell’articolo come affrontare questa fase di trasformazione
Colazione sana: idee dolci e salate per iniziare bene la giornata
Una colazione sana non significa mangiare tanto, ma scegliere gli alimenti giusti. Carboidrati complessi, proteine e grassi buoni ti garantiscono energia costante e una sazietà duratura.
Scopri come comporre una colazione equilibrata, dolce o salata che sia!
Resistenza all’insulina: cos’è e come prevenirla
La resistenza all’insulina è una condizione sempre più frequente nello stile di vita moderno, ma la buona notizia è che esistono strategie quotidiane per ritrovare equilibrio ed energia.
Continue readingObesità: capire le cause, i rischi e come affrontarla
Sai davvero cosa si nasconde dietro qualche chilo di troppo?
Non è solo una questione di alimentazione, ma di equilibrio tra mente e corpo.
Scopri come prevenire, gestire e migliorare il tuo benessere ogni giorno.
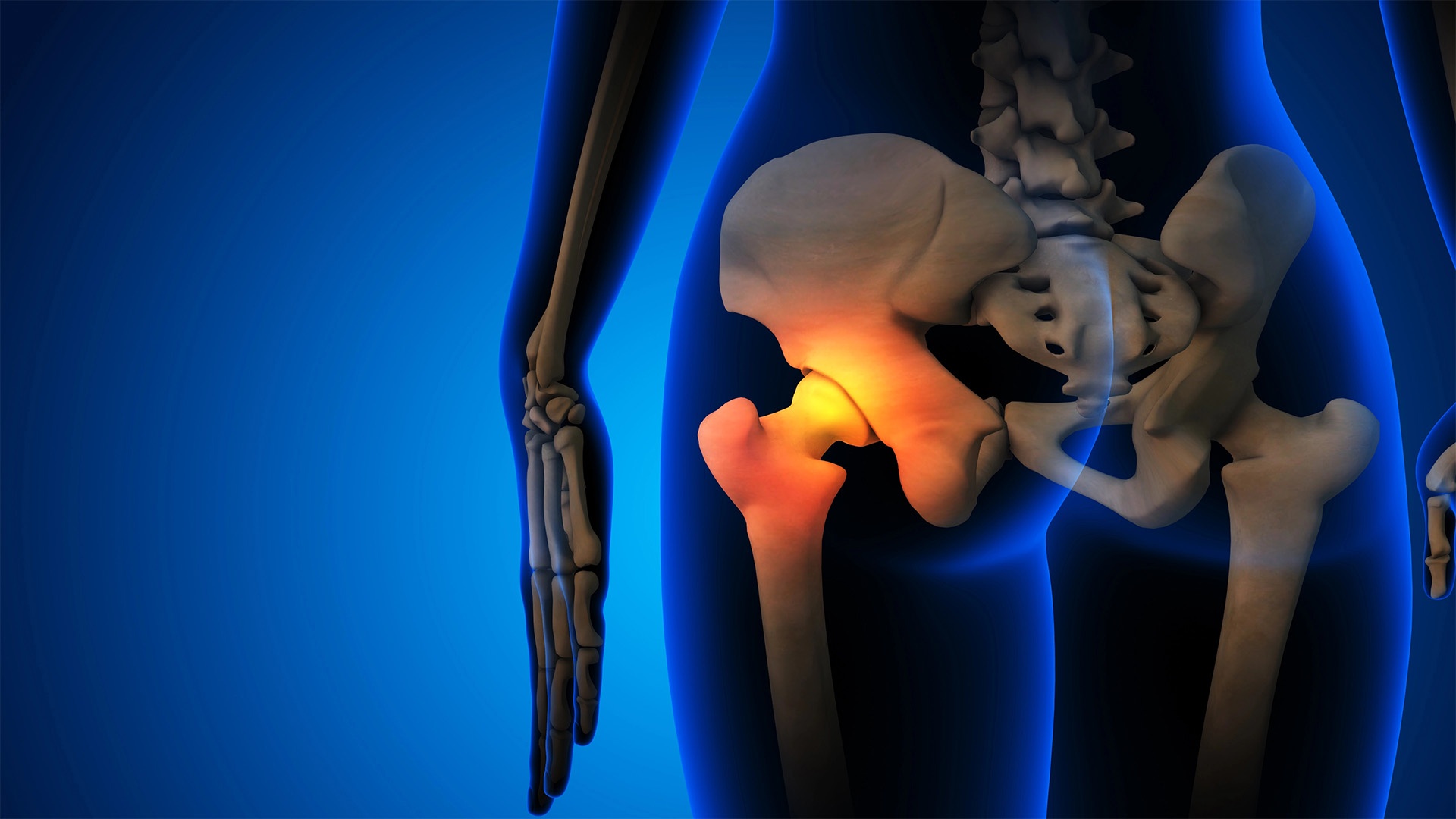
Frattura del femore: il ruolo chiave della nutrizione nel processo di recupero
Parliamo di un alleato fondamentale per la salute delle ossa: l’alimentazione.
Proteine, vitamina D e calcio sono nutrienti essenziali per prevenire e favorire il recupero dalle fratture da fragilità, come quelle del femore.
Sedentarietà, uno stile di vita da combattere
Troppe ore seduti? La sedentarietà è un nemico silenzioso che può compromettere salute e benessere.
Continue reading